I Batteri della Bocca Controllano il Tuo Peso?
Sommario Rapido | Quick Summary
🇮🇹 ITALIANO
Uno studio su Cell Reports mostra che il microbioma orale degli obesi differisce da quello dei normopeso. Nei soggetti obesi aumentano batteri pro-infiammatori come Streptococcus parasanguinis e Actinomyces oris, gli stessi associati alla malattia parodontale. Questi batteri producono lattato e istidina, riducendo vitamine B e composti per il trasporto dell’ossigeno. I metaboliti batterici attraversano la mucosa orale, entrano nel sangue, raggiungono intestino e cervello dove influenzano fame e infiammazione sistemica. Si crea un circolo vizioso: zuccheri alimentano batteri patogeni, che producono sostanze che aumentano l’appetito, portando a consumare più zuccheri. La parodontite condivide questo meccanismo. I batteri parodontopatogeni producono lipopolisaccaridi e citochine che causano meta-infiammazione cronica. Alterano anche il microbioma intestinale, contribuendo a leaky gut, steatosi epatica e sindrome metabolica. La medicina compartimentalizzata ignora questi collegamenti. Le linee guida sulla gravidanza non citano mai la parodontite, nonostante aumenti il rischio di parto pretermine. Lo stesso vale per l’obesità. La bocca resta trattata come compartimento stagno, irrilevante per la salute sistemica. I dati dicono il contrario.
🇬🇧 ENGLISH
A Cell Reports study shows obese subjects have different oral microbiomes than normal-weight individuals. Obese patients show increased pro-inflammatory bacteria like Streptococcus parasanguinis and Actinomyces oris, the same species linked to periodontal disease. These bacteria produce lactate and histidine while reducing B vitamins and oxygen transport compounds. Bacterial metabolites cross the oral mucosa, enter the bloodstream, reach the gut and brain where they influence hunger and systemic inflammation. A vicious cycle forms: sugars feed pathogenic bacteria, which produce substances that increase appetite, leading to more sugar consumption. Periodontitis shares this mechanism. Periodontal pathogens produce lipopolysaccharides and cytokines causing chronic meta-inflammation. They also alter the intestinal microbiome, contributing to leaky gut, hepatic steatosis and metabolic syndrome. Compartmentalized medicine ignores these connections. Pregnancy guidelines never mention periodontitis, despite it increasing preterm birth risk. The same applies to obesity. The mouth remains treated as a sealed compartment, irrelevant to systemic health. The data say otherwise.
Uno studio appena pubblicato su Cell Reports collega punti che cercavo di connettere da tempo: i batteri nella tua bocca potrebbero essere tra i (tanti) fattori che influenzano il tuo peso.
Bisogna sempre considerare che molte patologie nascono dalla presenza concomitante di diversi fattori. È con questa consapevolezza che bisogna leggere questi articoli scientifici.
Non mi sorprende che il microbiota orale possa influenzare anche il peso.
Ho scritto trent’anni di osservazioni sui collegamenti tra bocca e corpo che la medicina compartimentalizzata talvolta si ostina a ignorare. Lo Stockholm Study ha già dimostrato che l’infiammazione gengivale è correlata con la mortalità tanto quanto il fumo di sigaretta.
Ora arriva un ulteriore tassello a completare questo complesso puzzle.
Già nel mio libro “Killer 32” avevo documentato le evidenze scientifiche che collegano la sindrome metabolica alla malattia parodontale.
Lo Studio
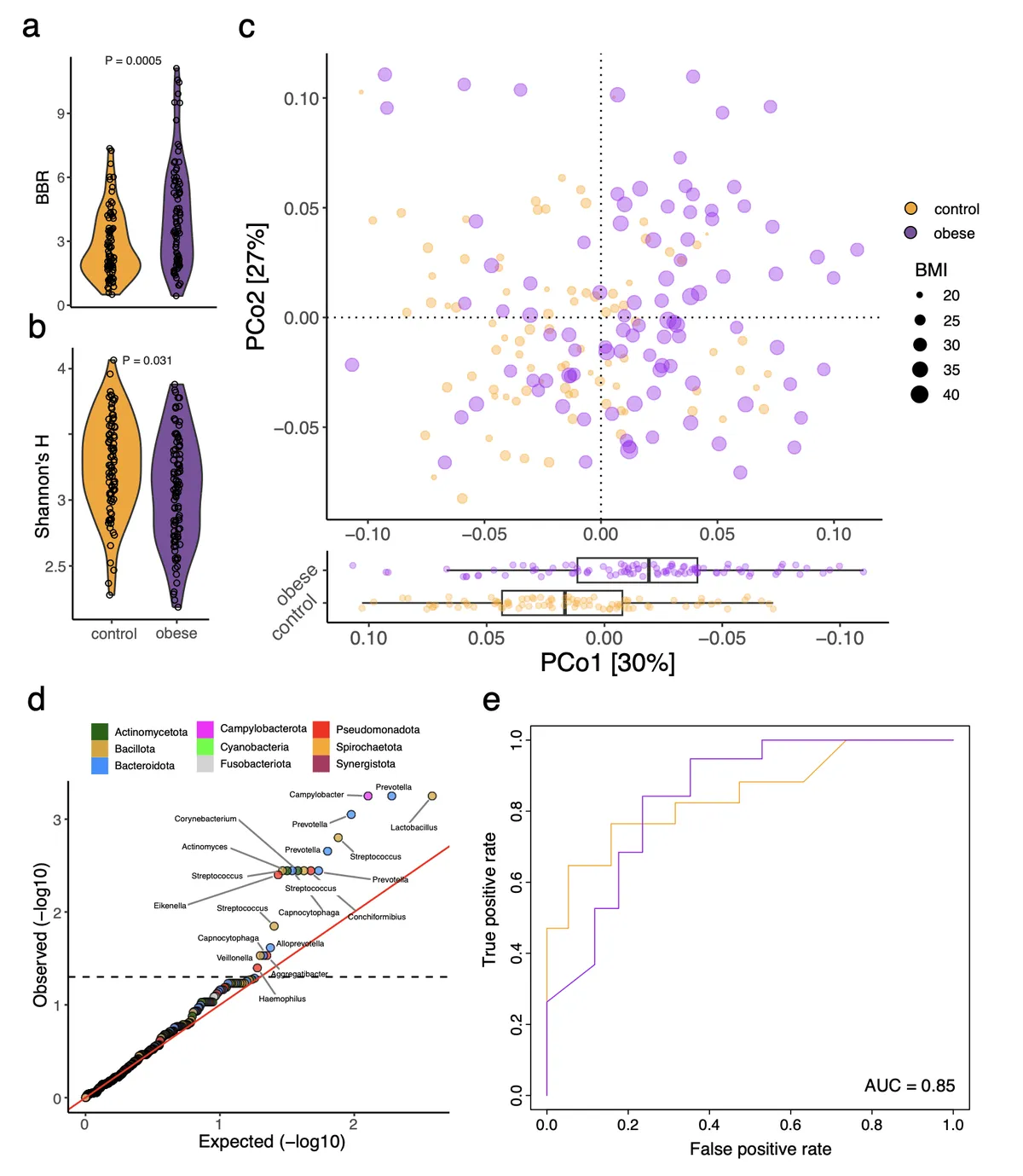
I ricercatori hanno raccolto campioni di saliva da due gruppi di adulti emiratini. Hanno confrontato persone obese con persone normopeso, abbinandole attentamente per età, sesso, stile di vita e igiene orale. Poi hanno analizzato i batteri presenti nella bocca di tutti.
La bocca ospita oltre 800 specie batteriche diverse (https://www.homd.org/). I risultati sono stati netti: le persone obese avevano batteri differenti con funzioni metaboliche diverse rispetto al gruppo normopeso.
Tra i batteri più rappresentati negli obesi ci sono specie pro-infiammatorie, come Streptococcus parasanguinis, S. gordonii, S. cristatus, Gamella sanguinis, Oribacterium sinus, Corynebacterium durum, L. gasseri, and Actinomyces oris. Non sono nomi nuovi per chi si occupa di parodontologia. Sono alcuni dei batteri che ritroviamo anche nelle disbiosi orali associate alla malattia parodontale.
Nel gruppo obeso, la produzione di lattato (che il corpo può immagazzinare come grasso) e istidina (che crea infiammazione sistemica) sono entrambe aumentate.
Al contrario, la produzione di vitamine del gruppo B (essenziali per il metabolismo energetico) e di composti per il trasporto dell’ossigeno (che influenzano l’efficienza con cui il corpo brucia calorie) è ridotta rispetto al gruppo di controllo.
Altri metaboliti ancora sono aumentati, come l’uridina, che alcuni studi animali suggeriscono possa stimolare l’appetito.
Dalla Bocca al Sangue
Questi sottoprodotti batterici non restano nella bocca. Vengono deglutiti, entrano nel circolo sanguigno, raggiungono intestino e cervello dove possono influenzare la sensazione di fame.
È lo stesso meccanismo che descrivo quando parlo di parodontite e malattie sistemiche.
I batteri orali e i loro metaboliti attraversano la mucosa, raggiungono organi distanti, innescano infiammazione cronica sistemica attraverso la produzione di citochine e tossine come i lipopolisaccaridi di membrana. Lo abbiamo visto con le malattie cardiovascolari, con la gravidanza, con il diabete. Ora lo vediamo con l’obesità.
I ricercatori non sanno ancora se è nato prima l’uvo o la gallina. Non sanno se i batteri concorrano a generare l’obesità o se è l’obesità stessa che modifica, secondariamente, la popolazione batterica. Servono altri studi per provare il nesso causale. Ma hanno identificato qualcosa di importante: un circolo vizioso.
Il Feedback Loop
Ecco come potrebbe funzionare:
Mangi zuccheri e carboidrati raffinati. I batteri che amano questi alimenti si moltiplicano nella tua bocca. Producono sostanze che ti fanno venire più fame. Mangi più zuccheri e carboidrati. Quei batteri si moltiplicano ancora.
È un ciclo che si auto-rinforza.
Lo stesso pattern lo osserviamo nella parodontite. Il biofilm patogeno si accumula, produce infiammazione, l’infiammazione altera l’ambiente locale, favorisce altri batteri patogeni, che producono più infiammazione. Senza intervento esterno, il ciclo non si interrompe.
Il Collegamento con la Parodontite
Lo studio non ha analizzato specificamente i pazienti parodontali, ma le implicazioni sono evidenti.
La parodontite è una malattia infiammatoria cronica causata da disbiosi del biofilm orale. I batteri parodontopatogeni producono lipopolisaccaridi, metalloproteinasi, citochine pro-infiammatorie. Queste molecole entrano nel circolo sistemico. IL-1β, IL-6, TNF-α raggiungono tessuti distanti. Producono quella che chiamiamo “meta-infiammazione”: un’infiammazione cronica di basso grado che altera il metabolismo.
Inoltre, i batteri della malattia parodontale raggiungono l’intestino e alterano il microbioma intestinale. Si passa da una disbiosi orale a una disbiosi intestinale, contribuendo al fenomeno detto “leaky gut”, che aumenta di molto il passaggio di tossine intestinali verso il fegato attraverso la vena porta. Se il fenomeno persiste, può contribuire alla steatosi e poi cirrosi epatica, nonché alla sindrome metabolica e all’iperinsulinemia.
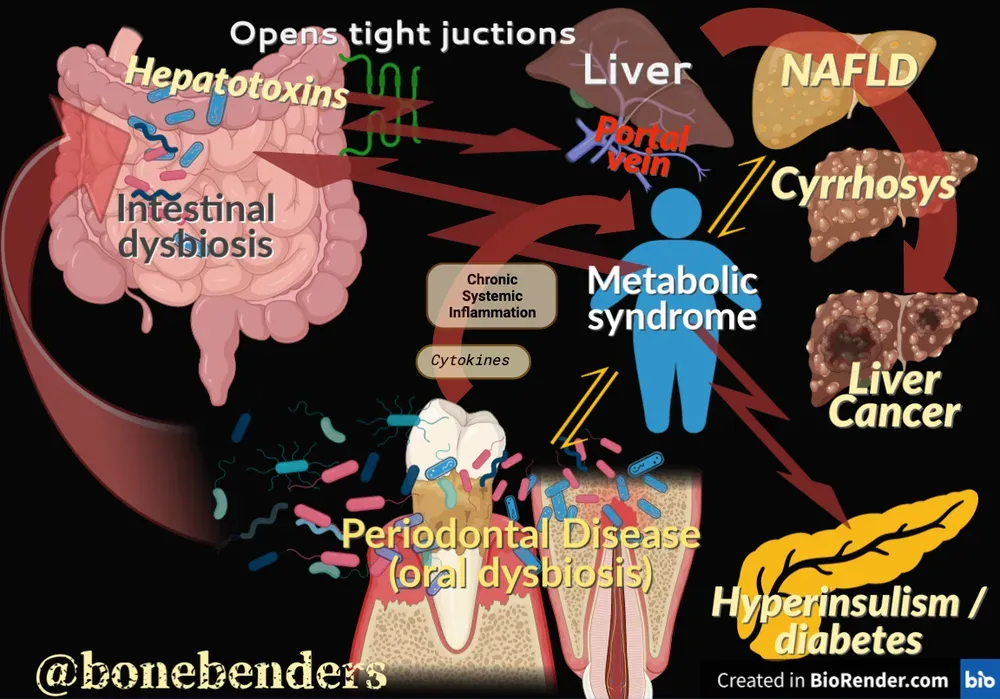
L’Asse Bocca-Intestino
Una recente review su Nature Reviews Microbiology ha esplorato in dettaglio come il microbioma orale e quello intestinale si influenzino reciprocamente. I batteri orali possono raggiungere e colonizzare il tratto gastrointestinale, specialmente se una disbiosi intestinale è già presente.
I patogeni parodontali come Porphyromonas gingivalis e Fusobacterium nucleatum sono stati ritrovati nel microbioma intestinale, nella placenta, nel fegato cirrotico.
Uno studio pubblicato sul Journal of Dental Research ha dimostrato che adolescenti con sindrome metabolica e obesità presentano un microbioma salivare alterato, con riduzione di specie benefiche e aumento di citochine pro-infiammatorie, nonostante una situazione clinica orale apparentemente sana. Un ambiente “a rischio” che potrebbe precedere la malattia clinica manifesta.
La Solita Cecità della Medicina Compartimentalizzata
Ecco il punto critico.
Il cardiologo non sempre si interessa della bocca, pur conoscendo i collegamenti batteriologici. L’endocrinologo non guarda la bocca, e il nutrizionista men che meno.
Ho scritto le stesse parole a proposito della gravidanza. Le linee guida italiane sulla gravidanza fisiologica contengono oltre 500 pagine di raccomandazioni. La parola “parodontite” non compare mai. Eppure la parodontite aumenta il rischio di parto pretermine di 1,5 volte, quello di preeclampsia di oltre 3 volte.
Non mi aspetto che le linee guida sull’obesità siano diverse. A volte, sembra che la bocca non esista per la medicina. È considerata un come compartimento stagno a parte, dominio esclusivo del dentista, irrilevante per la salute “vera”.
I dati, però ci raccontano una storia molto diversa.
Cosa Fare
I collutori antisettici eliminano batteri benefici e patogeni in modo indiscriminato. La clorexidina è utile in situazioni specifiche, ma per periodi limitati, sotto controllo professionale. L’uso quotidiano cronico indiscriminato alla ricerca dell’alito perfetto altera l’ecosistema orale. Lascia che la tua saliva mantenga l’equilibrio naturalmente.
Riduci alimenti ultra-processati e carboidrati raffinati. Alimentano i batteri che producono metaboliti pro-infiammatori.
Se russi o ti svegli con la bocca secca, la respirazione orale potrebbe contribuire alla disbiosi. Potresti soffrire di anche apnee notturne, che sono ancora più gravi e molto più frequenti di quanto si pensi. Vale la pena indagare, per la tua salute.
Ma soprattutto: fai controllare le gengive. Non una volta ogni cinque anni quando i denti ti fanno male. Regolarmente. Da un professionista che sappia riconoscere la parodontite, che è spesso silente e asintomatica.
La differenza tra chi sta bene e chi rischia è spesso questa: chi sa di avere un problema si controlla, chi pensa di stare bene no. E intanto i batteri lavorano.
Conclusione
La bocca non è separata dal corpo. È la porta d’ingresso di un ecosistema microbico che può essere amico o nemico. I metaboliti prodotti dai batteri orali influenzano appetito, infiammazione, marcatori cardiovascolari.
Se hai lottato con il peso nonostante tutti gli sforzi, il tuo microbioma orale potrebbe essere un fattore trascurato. Non il colpevole unico, certamente. Ma uno dei fattori.
Ma a differenza della genetica, puoi modificarlo. Con l’igiene, con l’alimentazione, con il controllo professionale.
La scienza continua a produrre evidenze. I database degli esperimenti e degli articoli crescono. Gli studi longitudinali confermano i collegamenti che osservo da trent’anni nella pratica clinica.
Ora tocca alla medicina agire. Integrare le discipline. Smettere di trattare la bocca come un compartimento separato e segregato.
Riferimenti
- Shibl AA, et al. Integrative multi-omics analysis reveals oral microbiome-metabolome signatures of obesity. Cell Reports. 2026. DOI: 10.1016/j.celrep.2025.116819
- Kunath BJ, et al. The oral-gut microbiome axis in health and disease. Nature Reviews Microbiology. 2024;22(12):791-805. DOI: 10.1038/s41579-024-01075-5
- Schwenk RW, et al. The role of the oral microbiome in obesity and metabolic disease: potential systemic implications and effects on taste perception. Nutrition Journal. 2023. DOI: 10.1186/s12937-023-00856-7
- Salman U, et al. Dysbiotic Microbiome-Metabolome Axis in Childhood Obesity and Metabolic Syndrome. Journal of Dental Research. 2025;104(12):1314-1323. DOI: 10.1177/00220345251336129
- Söder B, et al. Periodontitis and premature death: a 16-year longitudinal study in a Swedish urban population. J Periodontal Res. 2007;42(4):361-366. DOI: 10.1111/j.1600-0765.2006.00957.x
FAQ:
In che modo i batteri presenti nella bocca possono influenzare il peso corporeo? I batteri orali possono produrre metaboliti come lattato e sostanze infiammatorie che vengono assorbiti nel sangue e raggiungono organi come intestino e cervello, influenzando il metabolismo, la sensazione di fame e l’infiammazione systemica, contribuendo così a influenzare il peso corporeo.
Qual è il legame tra disbiosi orale e obesità secondo gli studi recenti? Gli studi hanno dimostrato che le persone obese presentano un microbioma orale alterato con specie batteriche pro-infiammatorie, rispetto a soggetti normopeso, e che questa alterazione può contribuire allo sviluppo di infiammazione sistemica e disfunzioni metaboliche.
Come i metaboliti batterici presenti nella bocca possono influenzare il corpo oltre la bocca stessa? I metaboliti batterici prodotti nella bocca vengono deglutiti, entrano nel circolo sanguigno e possono influenzare l’intestino e il cervello, alterando il metabolismo, la fame e contribuendo a malattie sistemiche come obesità, malattie cardiovascolari e diabete.
Esiste un rapporto tra parodontite e obesità? Sebbene lo studio non abbia analizzato specificamente i pazienti con parodontite, i risultati implicano che una disbiosi orale caratterizzata da batteri patologici può contribuire a infiammazione sistemica e a condizioni come l’obesità, sottolineando il ruolo della salute gengivale nel quadro generale di salute.
Quali pratiche consigliate si possono adottare per mantenere un microbioma orale equilibrato e potenzialmente ridurre il rischio di problemi metabolici? Si consiglia di evitare l’uso eccessivo di collutori antisettici, ridurre l’assunzione di alimenti ultra-processati e zuccheri raffinati, monitorare regolarmente la salute gengivale con un professionista e mantenere un’igiene orale adeguata, favorendo così un ambiente microbico equilibrato nella bocca.
Leggi anche:
Resta aggiornato
Nuovi articoli su parodontologia, implantologia e chirurgia orale — nella tua casella email.