Il migrante batterio – AA per Africano Aggressivo

L’origine
Il genotipo JP2 di Aggregatibacter actinomycetemcomitans (AA) è diffuso in Marocco e Ghana, dove si trova in alte percentuali. Questa particolare variante batterica è stata associata a forme aggressive di malattia parodontale, rendendo la sua presenza un importante fattore di rischio per la salute orale delle popolazioni locali.
In particolare, come vedremo più avanti, questo periopatogeno ha un’aggressività spiccata verso i giovani, anche bambini e adolescenti.

Si è diffuso anche in altri continenti da millenni, probabilmente attraverso il commercio degli schiavi, che avrebbe facilitato lo scambio interpersonale di agenti patogeni e malattie.
Oltre ai due paesi africani citati, è possibile rintracciare l’asse di questo genotipo in diversi gruppi etnici, contribuendo a una comprensione più ampia della sua epidemiologia e del suo impatto sulla salute pubblica a livello globale.
L’asse molari-incisivi
Esiste una forma di malattia parodontale particolarmente subdola, che colpisce prevalentemente molari e incisivi ed è associata molto spesso alla presenza del nostro Aggregatibacter actinomycetemcomitans.
Originariamente era detta parodontite giovanile, ma siccome amiamo la fare dei workshop per cambiare classificazioni e definizioni (per il meglio, si spera) è diventata parodontite aggressiva e, dal 2017, malattia parodontale con pattern molari-incisivi.
Effettivamente, l’ultima definizione richiama in modo efficace la sua caratteristica principale e si adatta, in modo intuitivo, anche a coloro che durante le lezioni erano distratti, rendendo l’apprendimento e l’applicazione della giusta terapia più inclusivo e accessibile. Costoro, infatti, saranno facilitati nel riconoscerla e potranno così curare efficacemente i propri pazienti.
Vediamo ora delle radiografie caratteristice di questa condizione (immagine copyright Miguel and Shaddox, 2024 - licenza CC4.0).
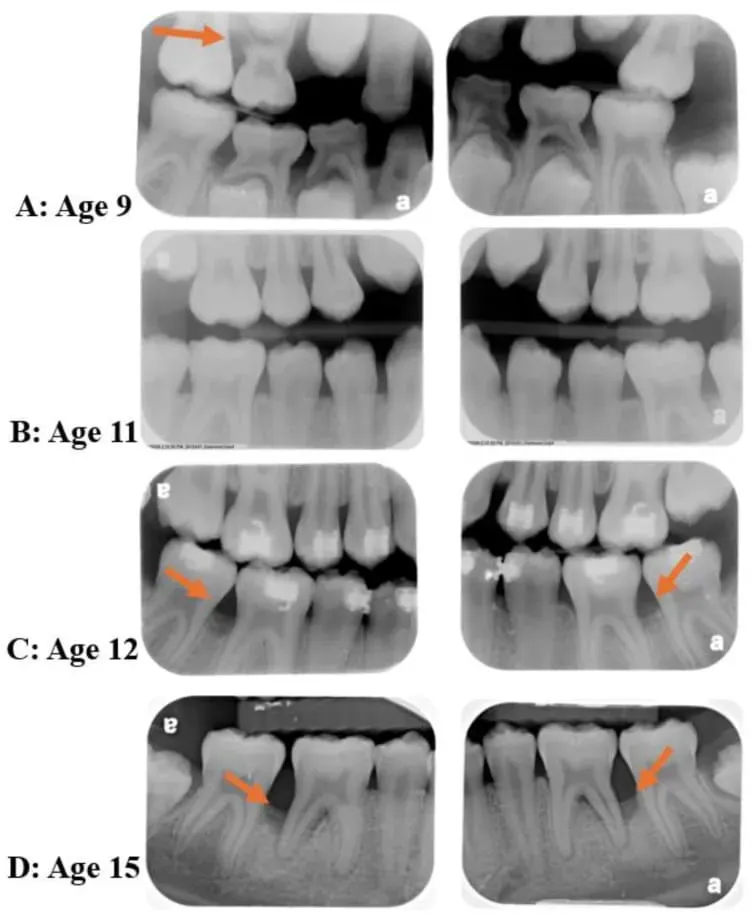
Da queste radiografie di una persona molto giovane, seguita dai 9 ai 15 anni, si evince la grave distruzione estesa dell’osso alveolare, in particolare sui siti molari (frecce rosse).
Recentemente, ho visitato una persona leggermente meno giovane, con le gravi conseguenze che questa malattia può causare.
Questa persona non aveva alcun sintomo. L’unica cosa che aveva notato ultimamente una recessione dei tessuti molli sugli incisivi inferiori.
Durante la visita è apparso tutto molto chiaro: lo schema molari-incisivi, la storia clinica, e le terapie insufficienti.
La sindrome della vite facile
Prima di arrivare alla mia osservazione, le è stato proposto di estrarre i denti più compromessi per sostituirli con degli impianti. Tuttavia, questo approccio non tiene conto degli aspetti diagnostici, importanti per evitare recidive e delle necessità curative mirate verso questo tipo di patologia.
In questo caso, il primo passo è stato un trattamento combinato di decontaminazione locale con anestesia regionale (levigatura radicolare - vedi la storia di Manola) e terapia antibiotica mirata. Successivamente, faremo del nostro meglio per salvare i denti, grazie alla chirurgia parodontale rigenerativa.
Quella strana affinità per le popolazioni di origine
Il JP2 è presente in percentuali molto variabili nelle popolazioni di tutto il mondo.
Sappiamo che c’è una differenza sostanziale tra chi ha malattia parodontale e chi no. Nell’ambito della stessa popolazione, la percentuale di soggetti che hanno questo periopatogeno nel loro biofilm orale può essere molto bassa nei soggetti sani e molto alta in coloro che, invece, hanno una diagnosi accertata di parodontite .
In alcune popolazioni asiatiche, la presenza di JP2 è molto elevata anche nei soggetti sani (sempre che siano davvero tali, e non maldiagnosticati).


È certo che questo genotipo batterico ha mantenuto un alto tropismo per le le popolazioni di origine, le cui peculiari caratteristiche antropologiche e genetiche ne favoriscono, evidentemente, la proliferazione. E così nei paesi Scandinavi, per esempio, il nostro si diffonde molto di più tra i soggetti di origine nordafricana, rispetto alla popolazione generale.
L’aggressività verso il sistema immunitario
Come tutti gli AA, anche il JP2 causa la parodontite nei giovani e negli adolescenti con il classico schema molari-incisivi. E si distingue per la sua fortissima capacità aggressiva nei confronti dei leucociti e quindi del sistema immunitario.
Nello specifico, il genotipo JP2 è caratterizzato da una produzione significativamente più elevata di leucotossina rispetto ad altri genotipi. Questa elevata produzione di leucotossina genera un potenziale patogeno molto aumentato, rendendo i portatori più vulnerabili a malattie parodontali gravi.
In conclusione
Sì ritiene che il clone JP2 di Aggregatobacter actinomycetemcomitans, fortemente associato alla parodontite aggressiva negli adolescenti di origine africana, abbia avuto origine nella parte mediterranea dell’Africa circa 2.400 anni fa. Successivamente si diffuse nell’Africa occidentale e fu successivamente trasferito attraverso i continenti americani durante la tratta degli schiavi. Il clone ha mantenuto un distinto tropismo per l’ospite originario, colonizzando prevalentemente individui di origine africana nonostante la separazione geografica secolare.
Uno studio molto interessante, suggerisce anche la trasmissione intrafamiliare, sostenendo l’idea che la diffusione del clone JP2 sia inizialmente limitata ai contatti stretti.
Sommario:
Resta aggiornato
Nuovi articoli su parodontologia, implantologia e chirurgia orale — nella tua casella email.