Il rigetto dell'impianto dentale non esiste. Ecco cosa succede davvero.
In breve — Il rigetto dell’impianto dentale non esiste. Il titanio è biocompatibile: il sistema immunitario non lo attacca. Quando un impianto fallisce, le cause sono biologiche e identificabili: fumo, parodontite non trattata, diabete, bruxismo, terapie ormonali. Questo articolo analizza la letteratura scientifica su oltre 40.000 impianti per spiegare cosa succede davvero e come prevenirlo.
Summary (EN) — Dental implant rejection does not exist. Titanium is biocompatible and does not trigger an immune response. When implants fail, the causes are biological and identifiable: smoking, untreated periodontitis, diabetes, bruxism, and hormonal therapies. This article reviews the scientific literature on over 40,000 implants to explain what actually happens and how to prevent it.
Partiamo da qui: il rigetto dell’impianto dentale non esiste.
Il rigetto vero è un meccanismo immunitario che si attiva contro tessuti viventi trapiantati in un paziente — un rene, un cuore, un fegato. Il sistema immunitario riconosce le proteine e le cellule dell’altro come diverse e le attacca in quanto non proprie (“non-self”).
Un impianto dentale è titanio (o talvolta Zirconia, ugualmente biocompatibile). Non ha cellule. Non ha DNA. Non ha proteine, antigeni di superficie. Il corpo non lo riconosce come estraneo perché non è un organismo. È un metallo (in realtà i suo ossido, che riveste la superficie) biocompatibile su cui l’osso, semplicemente, cresce. Questo processo si chiama osteointegrazione.
Quando un paziente cerca “rigetto impianto dentale” su Google — e sono in tanti — sta cercando la risposta giusta alla domanda sbagliata. La domanda giusta è un’altra: perché un impianto può fallire e non integrarsi con l’osso?
I numeri: cosa dice la letteratura
Gli impianti dentali funzionano. Le percentuali di successo sono tra le più alte di qualsiasi dispositivo medico impiantabile.
Uno studio su 10.871 impianti seguiti fino a 22 anni ha confermato la solidità della terapia implantare nel lungo periodo (French et al., Clin Implant Dent Relat Res, 2021). Un altro, su 3.448 impianti con oltre 20 anni di follow-up, ha registrato una sopravvivenza del 94,5% (Guarnieri et al., Int J Oral Maxillofac Implants, 2025). E un’analisi su 5.787 impianti in 5 anni ha mostrato una sopravvivenza del 99,2% per singolo impianto (Anitua et al., J Clin Periodontol, 2008).
Questi numeri dicono una cosa chiara: il fallimento è raro. Ma non è zero. E quando accade, ha cause precise.
Le vere cause di fallimento
Un impianto può fallire in due momenti diversi. Presto — nelle prime settimane, prima che l’osso lo integri. Oppure tardi — dopo anni di funzione, quando qualcosa intorno a lui si deteriora.
Fallimento precoce
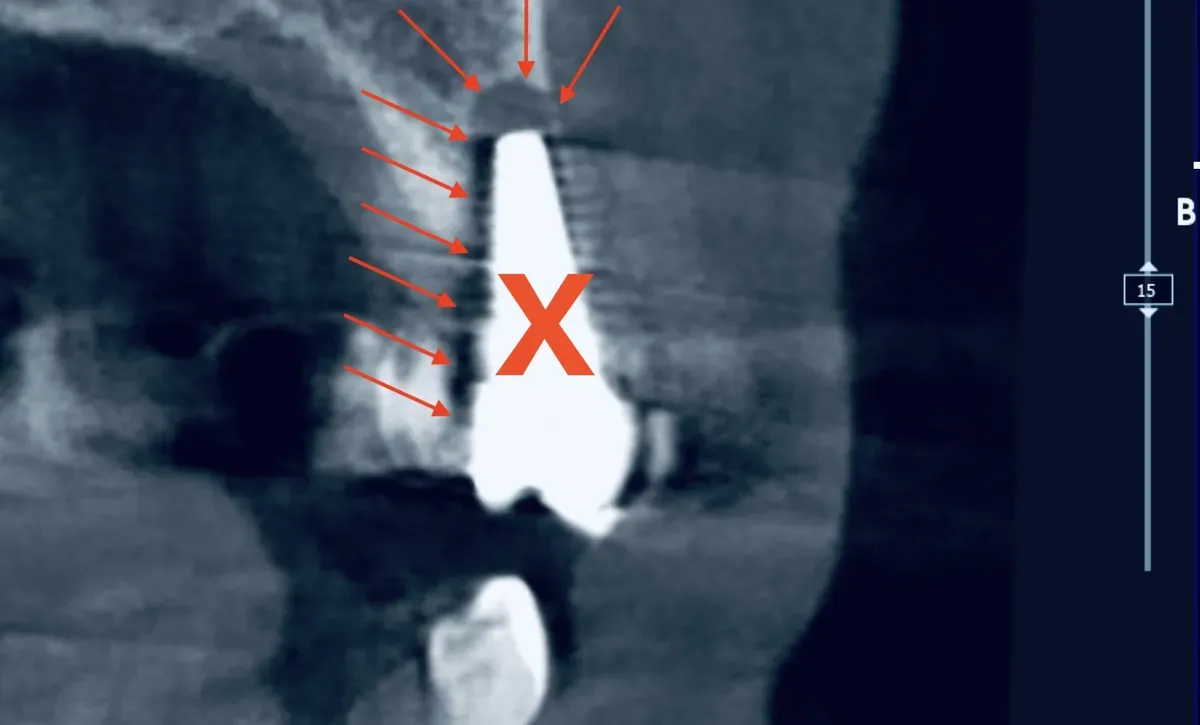
Il fallimento precoce riguarda l’osteointegrazione che non avviene. L’osso non si lega alla superficie dell’impianto. Uno studio su 6.113 impianti ha trovato un tasso di fallimento precoce del 3,5%, concentrato nel primo anno (Wu et al., Clin Implant Dent Relat Res, 2021). Un’analisi su 9.080 impianti ha identificato tra i fattori principali la qualità dell’osso, la sede mascellare (arcata superiore) posteriore e il fumo (Staedt et al., Int J Implant Dent, 2020).
In questo contesto si inserisce anche la competizione per la superficie dell’impianto da parte dei miofibroblasti contro gli osteoblasti, che conduce alla fibrointegrazione e al fallimento.
In altre parole: non è l’impianto che viene “rigettato”. È l’ambiente biologico che non consente la guarigione.
Esiste anche l’infezione del sito operatorio, che porta alla perdita quasi immediata dell’impianto. Ma è una condizione estremamente rara e riconducibile a una copertura antibiotica assente o a particolari condizioni del sistema immunitario del paziente.
Fallimento tardivo
Il fallimento tardivo è un’altra storia. L’impianto ha funzionato per anni, poi comincia a perdere osso. La causa più frequente è la peri-implantite — un’infiammazione cronica dei tessuti intorno all’impianto, molto simile alla parodontite che colpisce i denti naturali.
Uno studio retrospettivo su 871 impianti seguiti per 10–18 anni ha trovato che il 56,5% dei fallimenti erano tardivi (European Review for Medical and Pharmacological Sciences, 2017). I fattori determinanti: bruxismo, rapporto corona-impianto sfavorevole, e — sempre — la storia parodontale del paziente.
Infatti, una storia clinica di parodontite grave aumenta il rischio di fallimento. Ma questo è probabilmente correlato a una correzione insufficiente degli stessi fattori che hanno provocato la malattia parodontale (vedi più avanti).
I fattori di rischio che contano
La letteratura è convergente. Alcuni fattori aumentano il rischio di fallimento in modo consistente attraverso studi diversi, su popolazioni diverse, in contesti diversi. Vediamoli.
Fumo
Il fumo compromette la vascolarizzazione, rallenta la guarigione, deprime la risposta immunitaria. In uno studio dedicato, i fumatori hanno mostrato tassi di fallimento significativamente più alti sia su impianti a superficie liscia che rugosa (Balshe et al., Int J Oral Maxillofac Implants, 2008). Lo studio su 9.080 impianti lo conferma come fattore di rischio sia per i fallimenti precoci che tardivi (Staedt et al., 2020).
Parodontite
Chi ha una storia di parodontite è più vulnerabile. Uno studio multicentrico su 3.555 impianti ha dimostrato che la terapia parodontale di supporto - un nome tecnico per l’igiene e la motivazione al mantenimento domiciliare - migliora significativamente la sopravvivenza implantare in questi pazienti (Lee et al., Clin Oral Implants Res, 2026). Un’analisi su 1.279 impianti in Perù ha trovato che il 69,6% dei pazienti con fallimento implantare presentava parodontite cronica o aggressiva (Mayta-Tovalino et al., Int J Dent, 2019).
Il messaggio è duplice: la parodontite aumenta il rischio, ma il rischio è gestibile con la terapia di supporto. Operare un paziente con impianti deve sempre seguire un trattamento “decontaminante” e trascurare i richiami è rischioso.
Diabete
Il diabete mal compensato altera la guarigione e la risposta immunitaria. Uno studio caso-controllo ha confermato la parodontite e il diabete di tipo 2 come fattori significativi di fallimento implantare (Sobhani et al., J Periodontol, 2025). In un’altra analisi, i pazienti senza diabete avevano probabilità di successo quasi sei volte superiori. Ma è ovvio che nessun dentista sano di mente curerebbe un paziente diabetico non propriamente compensato, anche per altri mille motivi.
Bruxismo
Il bruxismo (involontario digrignamento o serraggio dei denti, spesso notturno) è un nemico silenzioso. Nello studio a lungo termine (10–18 anni), è stato definito “il fattore più pericoloso, anche quando isolato” — con tassi di successo che scendono al 69,23% nei pazienti bruxisti con fattori di carico sfavorevoli. Lo sanno bene i colleghi che hanno esperienza di carico immediato full-arch.
Fattori ormonali
Questa sezione è molto importante e spesso trascurata.
Molte persone, soprattutto donne, sono in terapia cronica con steroidi, tra i quali cortisonici, terapia ormonale sostitutiva o contraccettivi orali (la “pillola”). E le donne in terapia cronica con steroidi hanno mostrato un tasso di fallimento del 7,69% contro l’1,54% delle donne senza queste terapie — un rischio cinque volte maggiore, indipendente da fumo e diabete (Cohen et al., Dentistry Journal, 2023).
Sede, osso e tecnica
Non tutti i siti sono uguali. Il mascellare posteriore, con il suo osso più soffice, presenta tassi di fallimento più alti rispetto alla mandibola (Staedt et al., 2020; Wu et al., 2021; Jemt, Clin Implant Dent Relat Res, 2017).
Qui entra in gioco l’approccio. Noi preferiamo espandere l’osso esistente piuttosto che innestarne di nuovo. La split crest lavora con ciò che il paziente già ha. È meno invasiva, più rapida, e i dati — su 1.400 impianti — parlano chiaro.
Cosa puoi fare tu
Alcuni fattori di rischio non si scelgono: la densità dell’osso, la genetica, la sede del dente perso sono caratteristiche del paziente sulle quali non possiamo agire direttamente. Ma altri sì.
Smettere di fumare prima dell’intervento migliora i tassi di successo in modo misurabile. Controllare accuratamente la glicemia, se sei diabetico, fa la differenza. Curare la parodontite prima di mettere un impianto — e non saltare i richiami dopo — è probabilmente la singola decisione più importante che puoi prendere.
Il bruxismo può gestire. I controlli periodici devono essere rispettati per mantenere i risultati. L’igiene orale domiciliare deve essere un’abitudine quotidiana.
Non è l’impianto che fallisce. Sono il contesto in cui viene inserito, e, soprattutto, il contesto in cui viene mantenuto che potrebbero influenzarne negativamente il successo.
Il punto
L’impianto dentale non viene rigettato. Non è biologicamente possibile. Quello che può accadere è che l’osso non lo integri (fallimento precoce) o che l’infiammazione lo destabilizzi nel tempo (fallimento tardivo).
Entrambi gli scenari hanno cause identificabili e, nella maggior parte dei casi, prevenibili.
Con una buona selezione del paziente, una tecnica appropriata e un programma di mantenimento serio, gli impianti funzionano per decenni.
Se hai dubbi su un impianto che non va, o vuoi capire se sei un buon candidato per la terapia implantare, puoi prenotare una valutazione nel mio studio a Frosinone.
Domande frequenti
Il corpo può rigettare un impianto dentale? No. Il rigetto è una reazione immunitaria contro tessuti biologici trapiantati. Un impianto in titanio non ha cellule né proteine: il sistema immunitario non lo riconosce come estraneo. Quando un impianto fallisce, le cause sono altre.
Quali sono le cause più comuni di fallimento implantare? Le cause principali sono il fumo, la parodontite non trattata, il diabete mal compensato, il bruxismo e alcune terapie farmacologiche croniche (corticosteroidi, terapia ormonale sostitutiva, contraccettivi orali). Anche la qualità dell’osso e la sede anatomica influiscono.
Quanto durano gli impianti dentali? Studi a lungo termine su migliaia di impianti mostrano tassi di sopravvivenza tra il 94% e il 99% a 20 anni e oltre. Con una buona selezione del paziente, una tecnica appropriata e controlli regolari, gli impianti funzionano per decenni.
Il fumo influisce sugli impianti dentali? Sì. Il fumo compromette la vascolarizzazione, rallenta la guarigione e deprime la risposta immunitaria. I fumatori hanno tassi di fallimento significativamente più alti sia nella fase di osteointegrazione che nel lungo periodo.
Chi ha la parodontite può mettere gli impianti? Sì, ma la parodontite va trattata prima dell’intervento. I pazienti con storia di parodontite che seguono regolarmente la terapia di supporto (richiami di igiene) hanno risultati implantari paragonabili ai pazienti sani.
Il diabete è una controindicazione agli impianti? Il diabete mal compensato aumenta il rischio di fallimento. Tuttavia, un paziente diabetico con glicemia ben controllata può ricevere impianti con buone probabilità di successo.
I farmaci possono causare il fallimento di un impianto? Sì. Corticosteroidi cronici, terapia ormonale sostitutiva e contraccettivi orali sono associati a un rischio di fallimento fino a 5 volte superiore. Anche inibitori di pompa protonica e antidepressivi SSRI possono influire. È fondamentale comunicare al dentista tutti i farmaci assunti.
Riferimenti
- Hickin MP et al. Incidence and Determinants of Dental Implant Failure. J Dent Educ 2017. DOI
- Anitua E et al. 5-year clinical experience with BTI® dental implants: risk factors for implant failure. J Clin Periodontol 2008. DOI
- Balshe AA et al. Effects of smoking on the survival of smooth- and rough-surface dental implants. Int J Oral Maxillofac Implants 2008. https://pubmed.ncbi.nlm.nih.gov/19216282/
- Jemt T. Retro-prospective effectiveness study on 3448 implant operations. Clin Implant Dent Relat Res 2017. DOI
- Guarnieri R et al. Long-Term (>20 years) Evaluation of Laser-Lok® Dental Implants. Int J Oral Maxillofac Implants 2025. DOI
- Lee CT et al. Supportive Periodontal Therapy Improves Implant Survival in Patients With a History of Periodontitis. Clin Oral Implants Res 2026. DOI
- Mayta-Tovalino F et al. Predictive Factors of Peri-Implantitis and Implant Failure: 1279 Implants in Peru. Int J Dent 2019. DOI
- Staedt H et al. Potential risk factors for early and late dental implant failure: 9080 implants. Int J Implant Dent 2020. DOI
- Wu X et al. Risk factors of early implant failure: 6113 implants. Clin Implant Dent Relat Res 2021. DOI
- French D et al. Long term clinical performance of 10,871 dental implants with up to 22 years of follow-up. Clin Implant Dent Relat Res 2021. DOI
- Sobhani M et al. Periodontitis, type 2 diabetes, and other risk factors for implant failure. J Periodontol 2025. DOI
- Cohen O et al. Systemic Steroids, HRT, or Oral Contraceptives and Implant Survival in Women. Dent J 2023. DOI
- Jemt T. Implant Survival in the Edentulous Jaw: 30 Years of Experience. Int J Prosthodont 2018. DOI
Resta aggiornato
Nuovi articoli su parodontologia, implantologia e chirurgia orale — nella tua casella email.